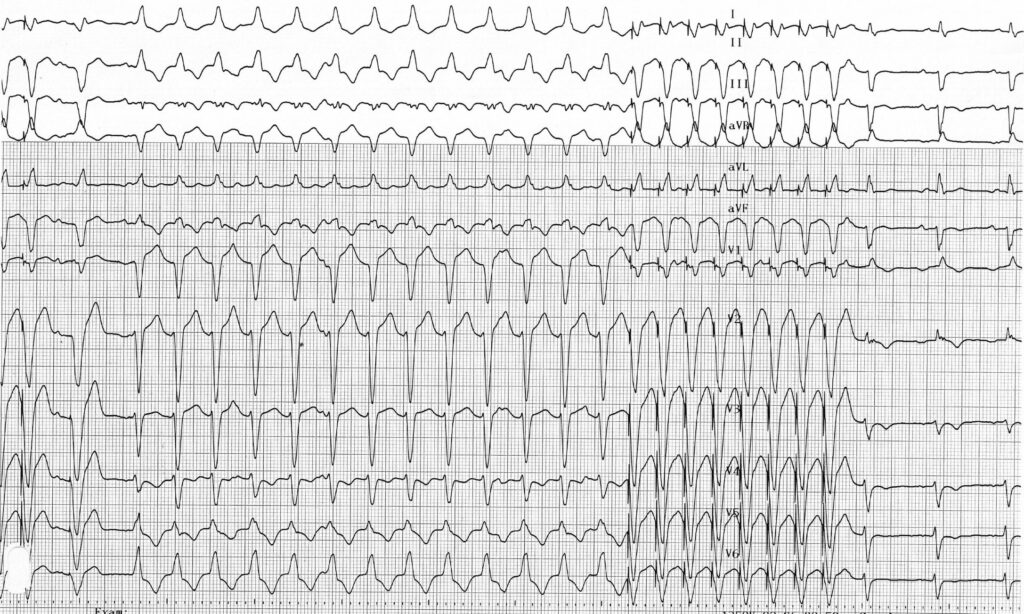
Description tracé
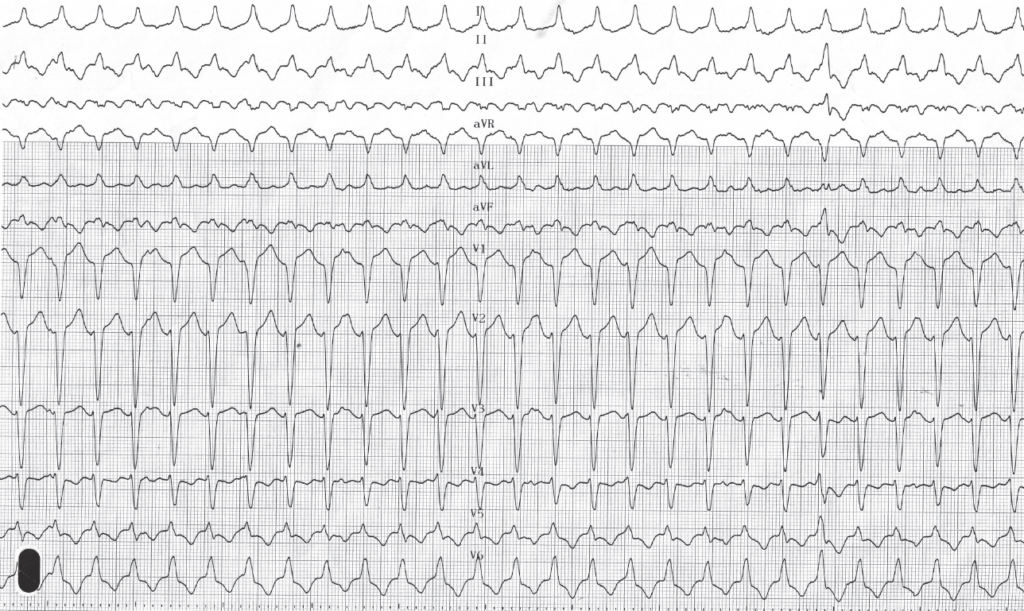
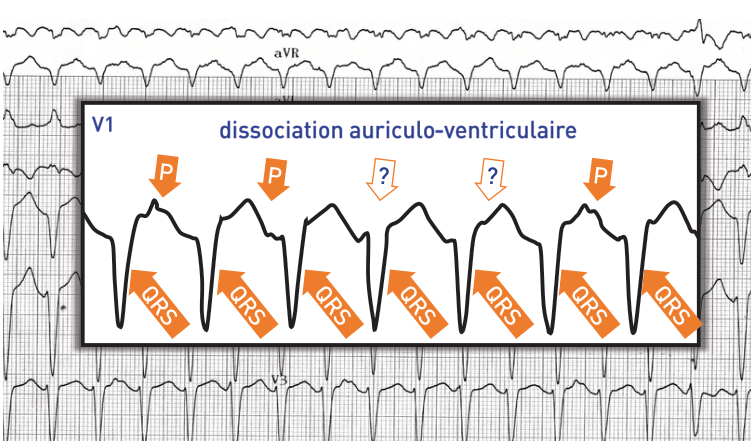
Tachycardie ventriculaire relativement lente (130 bpm) avec retard gauche; transition du QRS (R/S>1) en V5 (tardive); dissociation auriculoventriculaire signant le diagnostic de tachycardie ventriculaire (activité atriale bien identifiable en V1); ce tracé correspond à une tachycardie ventriculaire de l’infundibulum pulmonaire;
Commentaires
La dysplasie arythmogène du ventricule droit est une maladie héréditaire caractérisée par le remplacement progressif des cellules musculaires cardiaques par du tissu fibro-adipeux. La transmission est autosomique dominante à pénétrance et expression variables par mutation au niveau des gènes codant pour les protéines du desmosome. La dysplasie affecte préférentiellement les hommes avec un ratio homme/femme de 3/1 et se manifeste généralement chez le sujet jeune, les symptômes apparaissant le plus souvent avant l’âge de 40 ans. Le remplacement du myocarde par du tissu graisseux et de la fibrose peut être diffus et s’étendre au ventricule gauche dans les formes évoluées ou être plus localisé à l’apex ou l’infundibulum ventriculaire droit. L’évolution de la pathologie est variable d’un individu à l’autre, certains patients pouvant rester totalement asymptomatiques ou ne présenter que des symptômes mineurs. Les anomalies histologiques peuvent favoriser la survenue de troubles du rythme ventriculaire pouvant conduire à la survenue de palpitations, d’une syncope ou d’une mort subite favorisée par une activité sportive intense. Cette pathologie est fréquemment retrouvée chez le sportif de haut niveau ayant fait une mort subite et constitue la deuxième cause (après la myocardiopathie hypertrophique) de mort subite chez le patient jeune. Une des difficultés de la prise en charge de ces patients est que la première manifestation clinique observée peut être la survenue d’une mort subite Quand la maladie évolue, des symptômes en rapport avec une insuffisance cardiaque droite puis biventriculaire peuvent apparaitre.
Le diagnostic est basé sur la mise en évidence d’une combinaison de critères majeurs et de critères mineurs cliniques, électrocardiographiques ou morphologiques. Le bilan réalisé a pour objectifs de confirmer le diagnostic, d’évaluer le risque de mort subite et de préciser l’extension de la maladie.
L’électrocardiogramme de surface tient une place centrale puisque certains critères sont considérés comme majeurs d’autres comme mineurs. On peut retrouver:
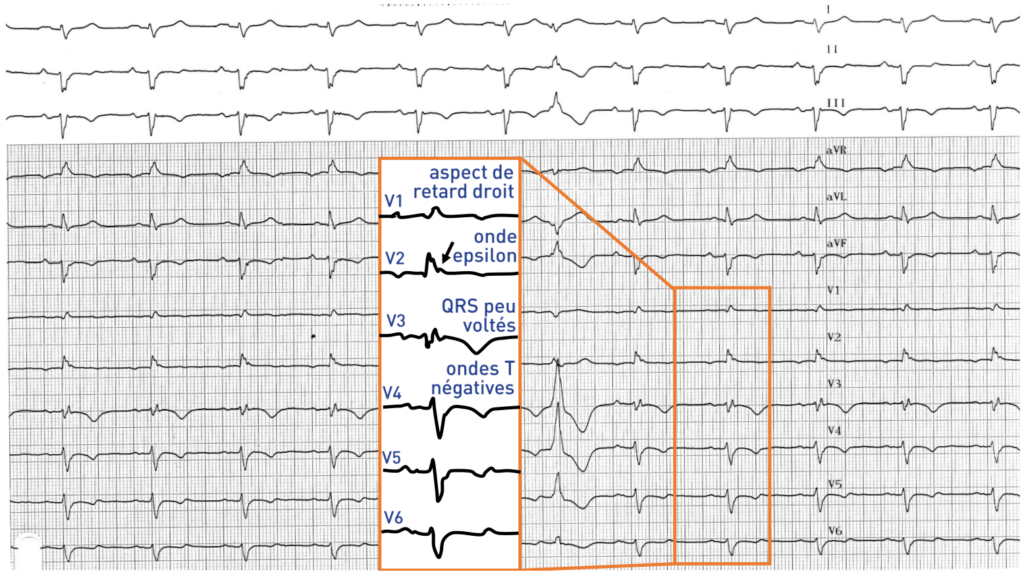
• Une onde epsilon qui correspond à la présence d’un potentiel électrique de faible amplitude entre la fin du complexe QRS et le début de l’onde T dans les dérivations précordiales droites (V1-V3) ; ce potentiel, marqueur d’une activation retardée, est le signe le plus spécifique avec toutefois une sensibilité modérée puisqu’observée chez seulement 30 % des patients; il s’agit d’un critère majeur du diagnostic de dysplasie;
• Une inversion des ondes T dans les dérivations précordiales droites (typiquement de V1 à V3); la négativation des ondes T dans le précordium (parfois jusqu’à V6) traduit le degré d’extension de la maladie (ventricule droit puis ventricule gauche); ce signe est relativement sensible et observé chez une majorité de patients avec dysplasie mais peu spécifique car fréquemment observé chez les patients de moins de 12 ans et chez certains adultes sains;
Description tracé
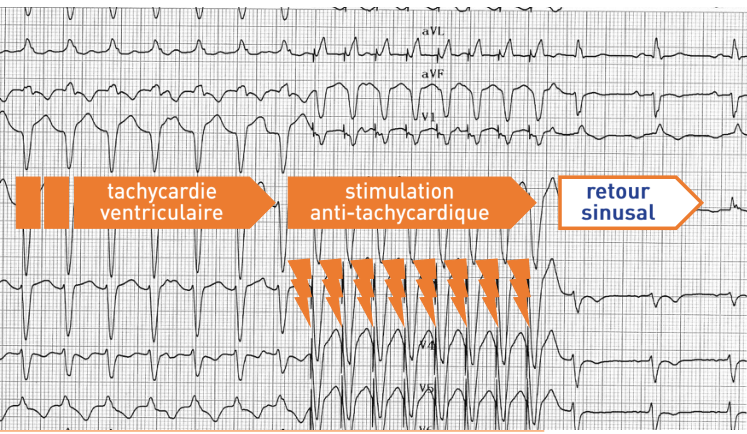
Ce tracé montre une séquence de stimulation anti-tachycardique délivrée par le défibrillateur implantable qui permet l’interruption de la tachycardie
et le retour sinusal;
Commentaires
• L’existence d’un bloc de branche droit complet ou incomplet ou d’un bloc pariétal défini par un élargissement du QRS dans les dérivations précordiales droites (V1-V3) par rapport aux précordiales gauches (V4-V6) traduisant un trouble de conduction localisé;
• L’existence d’extrasystoles ventriculaires isolées, en doublet/triplet, de tachycardie ventriculaires non soutenues ou soutenues avec retard gauche et axe dépendant de son point d’origine: vertical si l’arythmie prend naissance dans l’infundibulum ou la partie haute du septum, gauche si elle prend naissance sur la paroi diaphragmatique du ventricule droit; les arythmies sont fréquemment déclenchées par l’effort; l’existence de plusieurs morphologies est très en faveur de la présence d’une cardiopathie;
En plus de l’électrocardiogramme, différents examens complémentaires sont réalisés: 1) recherche de potentiels tardifs par un ECG haute amplification montrant l’existence de retards localisés de l’activation ventriculaire, 2) test à l’isoprotérénol pour rechercher l’existence d’un polymorphisme, 3) l’IRM est aujourd’hui l’examen de référence avec recherche d’anomalies structurales et fonctionnelles pour confirmer le diagnostic et juger de l’extension de la pathologie; recherche d’un ventricule droit dilaté, d’infiltrats fibro-adipeux, de zones akinétiques ou dyskinétiques, d’anévrysmes ventriculaires, d’anomalies de la contraction segmentaire, d’une dysfonction ventriculaire et d’une extension au ventricule gauche.
La prise en charge thérapeutique est variable selon la gravité de la maladie. Les arythmies cardiaques graves survenant le plus souvent à l’effort, le sport de compétition est contre-indiqué. Les bétabloquants à forte dose constituent le traitement médical de référence. Une ablation par radiofréquence peut être proposée essentiellement chez les patients présentant des épisodes de tachycardie ventriculaire récidivante et résistante au traitement médical. Les patients les plus à risque de mort subite doivent bénéficier de l’implantation d’un défibrillateur. Les facteurs de risque reconnus sont: l’existence d’une mort subite récupérée, d’une syncope, d’un antécédent de mort subite familiale ou de troubles du rythme récidivants malgré un traitement médical bien suivi.