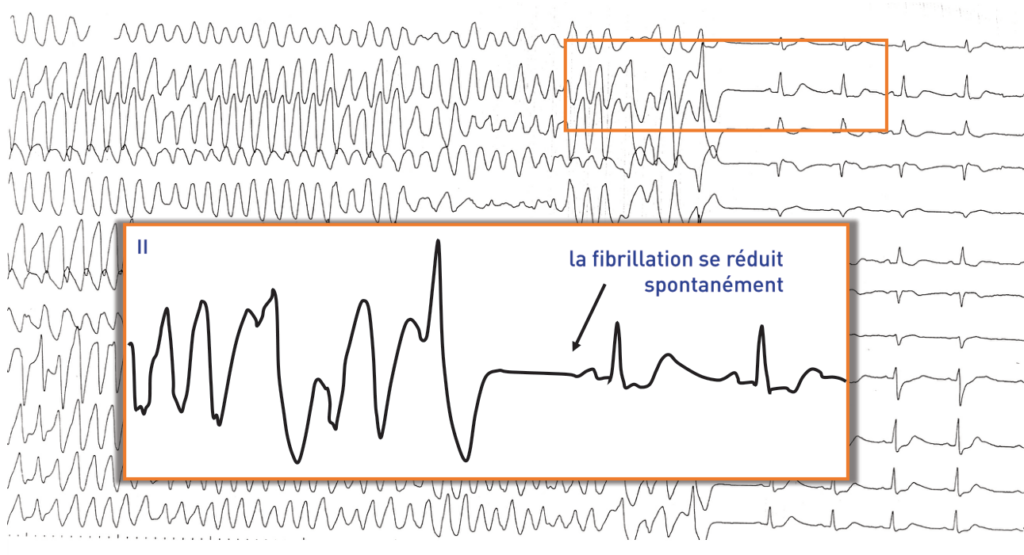
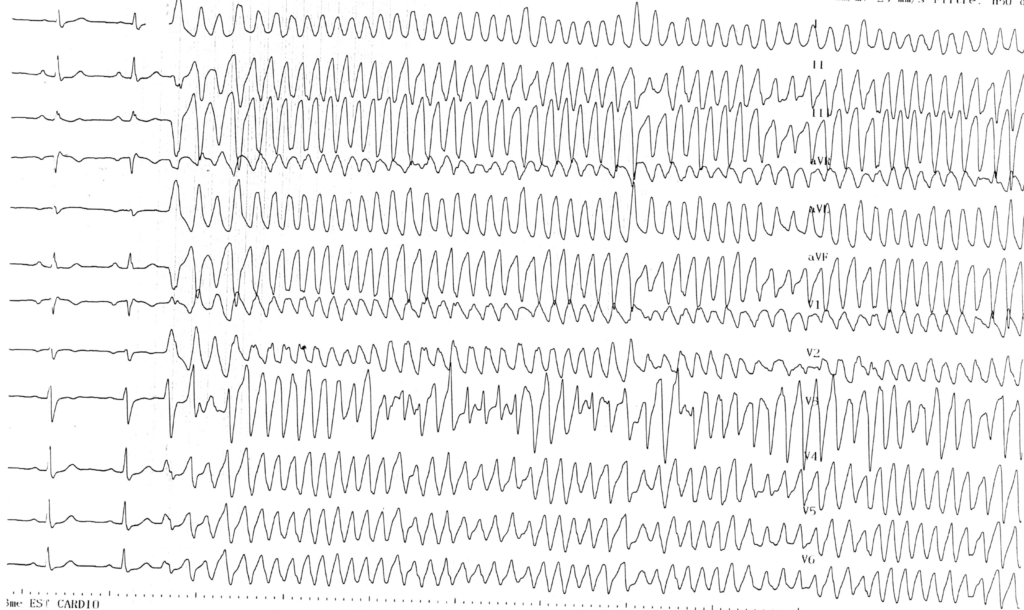
La fibrillation ventriculaire est un mode d’activité électrique ventriculaire complètement désorganisée chaotique et incoordonnée, avec disparition de l’alternance entre systoles et diastoles électriques remplacées par des mouvements faibles et vermiculaires de la paroi ventriculaire totalement dénués d’efficacité hémodynamique et conduisant à un arrêt circulatoire. Sur l’électrocardiogramme de surface 12-dérivations (rarement enregistré dans ce cadre au vu de l’urgence vitale), on observe une succession totalement irrégulière à haute fréquence d’accidents de durée et d’amplitude variables parmi lesquels on ne reconnait plus ni ondes P, ni complexes QRS, ni ondes T. L’aspect de cette trémulation électrique évolue généralement dans le temps (sur un délai de quelques secondes à 2 ou 3 minutes), passant en l’absence de traitement, d’une forme dite tonique à large maille avec oscillations de grande amplitude à une forme dite atonique à petite maille qui précède le tracé plat agonique. Le démarrage de la fibrillation ventriculaire peut être abrupt (fibrillation ventriculaire d’emblée) déclenché par une extrasystole ventriculaire généralement précoce ou survenir après une durée plus ou moins prolongée de tachycardie ventriculaire monomorphe ou polymorphe. Une fibrillation ventriculaire correspond à de multiples circuits de micro-réentrées qui se développent, se propagent et interfèrent les uns avec les autres au cœur d’une masse myocardique critique suffisante. Le déclenchement de cette arythmie ventriculaire anarchique nécessite une stimulation du myocarde ventriculaire au moment de sa phase vulnérable (le plus souvent une ou plusieurs extrasystoles) et une inhomogénéité en termes de périodes réfractaires et de vitesses de conduction des fibres myocardiques. Ce trouble du rythme s’auto-entretient ce qui explique son caractère généralement irréversible et la survenue d’une mort subite en l’absence de choc électrique, la seule thérapeutique permettant le retour d’une hémodynamique efficace. Elle occasionne rarement une syncope car les réductions spontanées sont exceptionnelles (sauf après plusieurs minutes laissant place à une asystolie).
Les particularités chez cette patiente résident dans le fait que les épisodes de fibrillation ventriculaire surviennent en l’absence de tout contexte identifiable et qu’ils se réduisent spontanément occasionnant une symptomatologie type syncopes à répétition. On utilise le terme de fibrillation idiopathique quand elle se produit sur cœur anatomiquement sain, en l’absence de cardiopathie sous-jacente diagnostiquée après un bilan exhaustif, en l’absence de toute anomalie fonctionnelle ou structurale, en l’absence d’arguments pour différentes canalopathies (syndrome de Brugada, QT long …) ou d’anomalies électrophysiologiques majeures momentanées (ischémie, troubles métaboliques ou électrolytiques, effet secondaire médicamenteux). Il s’agit donc d’un diagnostic d’exclusion. Les fibrillations ventriculaires idiopathiques représentent moins de 5% des fibrillations totales et surviennent principalement chez certains patients jeunes de moins de 50 ans. Il est probable que dans le futur, avec le développement de nouvelles techniques d’imagerie et de cartographie génétique, une explication puisse être trouvée pour tout ou partie des cas définis aujourd’hui comme idiopathiques.
Cette patiente a bénéficié de l’implantation d’un défibrillateur, le risque de mort subite paraissant majeur.
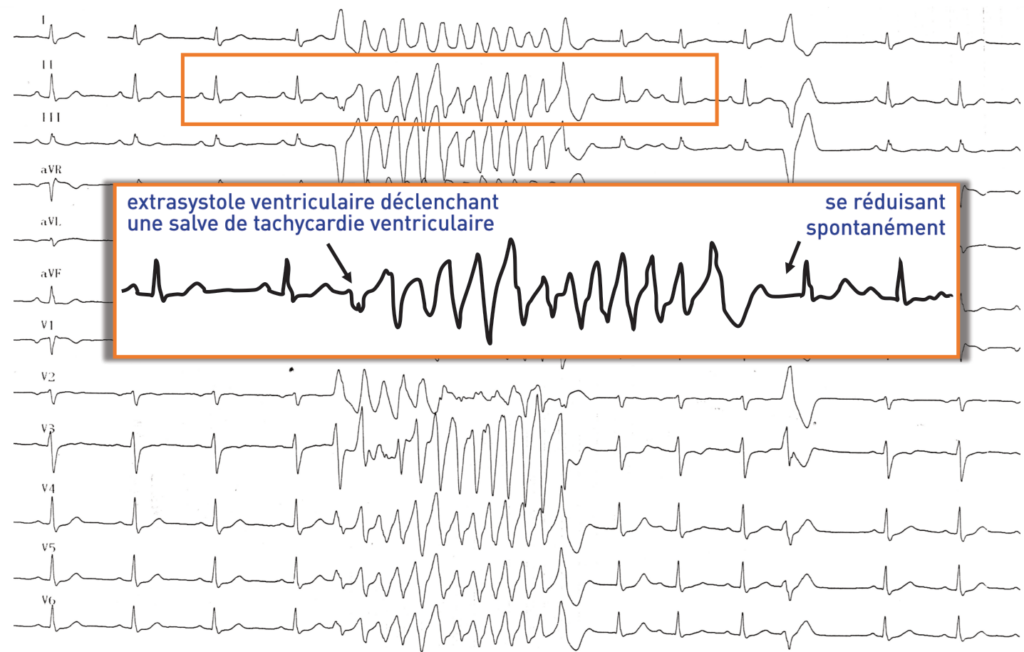
Description tracé
Tracé enregistré quelques secondes après le premier; extrasystole ventriculaire identique (provenant de la base du ventricule gauche), moyennement précoce, faisant dégénérer le rythme en une tachycardie polymorphe, très rapide, irrégulière, correspondant à une fibrillation ventriculaire à large maille;
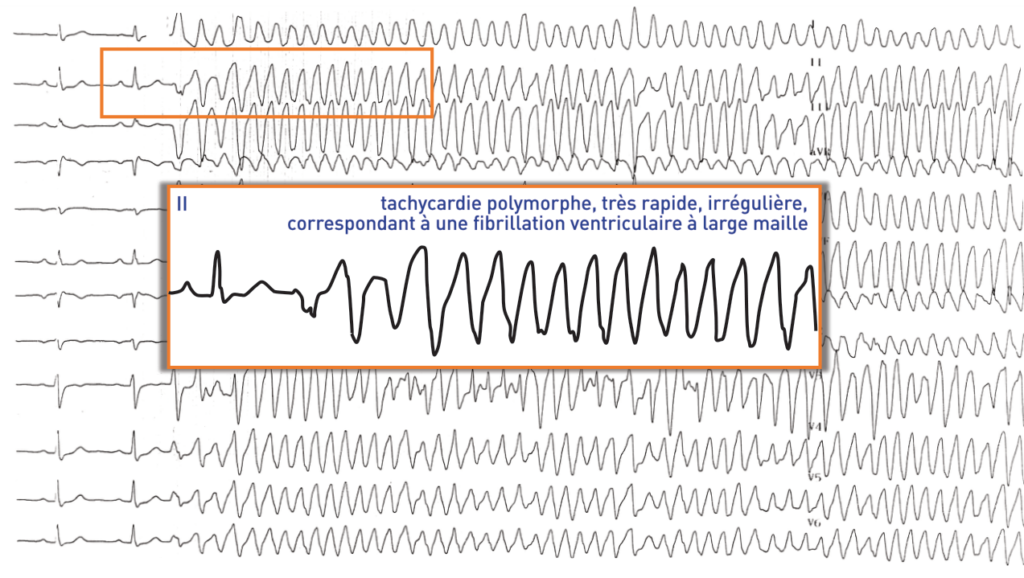
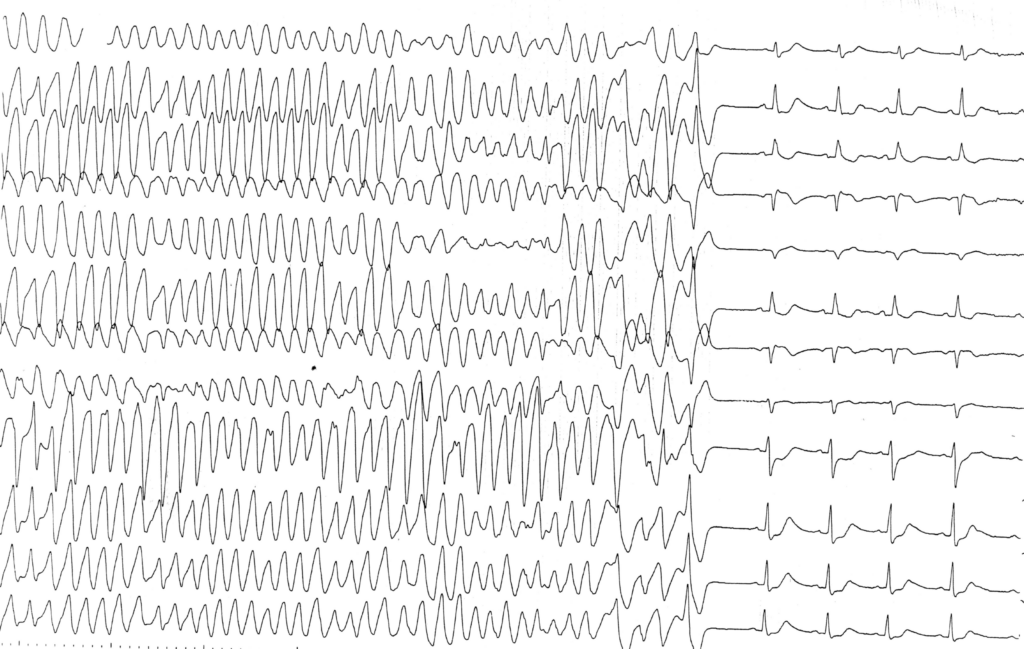
Description tracé
Fin de l’épisode; la fibrillation se réduit spontanément après une quinzaine de secondes;