Certains éléments de ce tracé concernant le démarrage, l’entretien et l’arrêt de la tachycardie (démarrage sur une extrasystole atriale avec allongement brutal de l’intervalle PR, tachycardie régulière à QRS fins, activité atriale en 1/1 située en fin du QRS, arrêt par injection d’Adénosine) sont évocateurs d’une réentrée intra-nodale; ce diagnostic a été confirmé lors d’une exploration électrophysiologique.
Les tachycardies par réentrée intra-nodale sont les plus fréquentes des tachycardies jonctionnelles et surviennent généralement chez des patients jeunes sans cardiopathie. Elles peuvent survenir à tous les âges de la vie, du nourrisson à la personne âgée, l’histoire clinique retrouvant souvent un long passé de crises de durées variables, cédant spontanément ou par des manœuvres vagales.
La présentation clinique des crises est relativement stéréotypée (description correspondant aux tachycardies décrites par Bouveret): les tachycardies sont régulières, d’installation soudaine (le patient sait de façon précise le moment où la crise a commencé) et de fin brutale avec souvent une sensation de bien-être; la durée des crises varie d’un patient à l’autre de quelques minutes à plusieurs heures; dans la grande majorité des cas, la tolérance fonctionnelle est bonne car ces tachycardies surviennent majoritairement chez des patients avec cœur sain. En fonction du degré d’accélération de la fréquence cardiaque, la crise peut être plus ou moins symptomatique avec description fréquente de palpitations, d’une anxiété et/ou d’une dyspnée, et plus rarement de douleurs thoraciques, de lipothymies ou de syncopes quand la fréquence est très rapide.
Dans la mesure où les crises surviennent en l’absence de cardiopathie sous-jacente, elles sont considérées comme bénignes même si les tachycardies peuvent être invalidantes quand elles sont fréquentes, très rapides et ne cèdent pas avec les manœuvres vagales usuelles. Le principal risque évolutif, en dehors du nombre et de la durée des crises de tachycardie qui ont tendance à augmenter, est l’apparition d’une fibrillation auriculaire dont l’incidence s’accroit avec l’âge.
La réduction de la crise peut être obtenue grâce à la réalisation de manœuvres vagales simples (Valsalva, déglutition prolongée, compression sino-carotidienne, compression oculaire à éviter car douloureuse et traumatisante) qui sont efficaces préférentiellement en début de crise et que le patient peut réaliser lui-même. Si ces manœuvres sont inefficaces, une injection d’Adénosine ou de Vérapamil peut être réalisée sous contrôle électrocardiographique, l’existence à la réduction d’une pause pouvant être prolongée étant relativement fréquente. Quand exceptionnellement, le traitement médical est inefficace, une stimulation atriale peut être proposée.
Un traitement préventif au long cours (Vérapamil, bétabloquants, antiarythmiques de classe IC) n’est proposé que quand les crises sont fréquentes et invalidantes. L’ablation de la voie lente peut permettre de supprimer les crises au prix d’un risque faible mais non nul de survenue d’un bloc auriculo-ventriculaire complet.
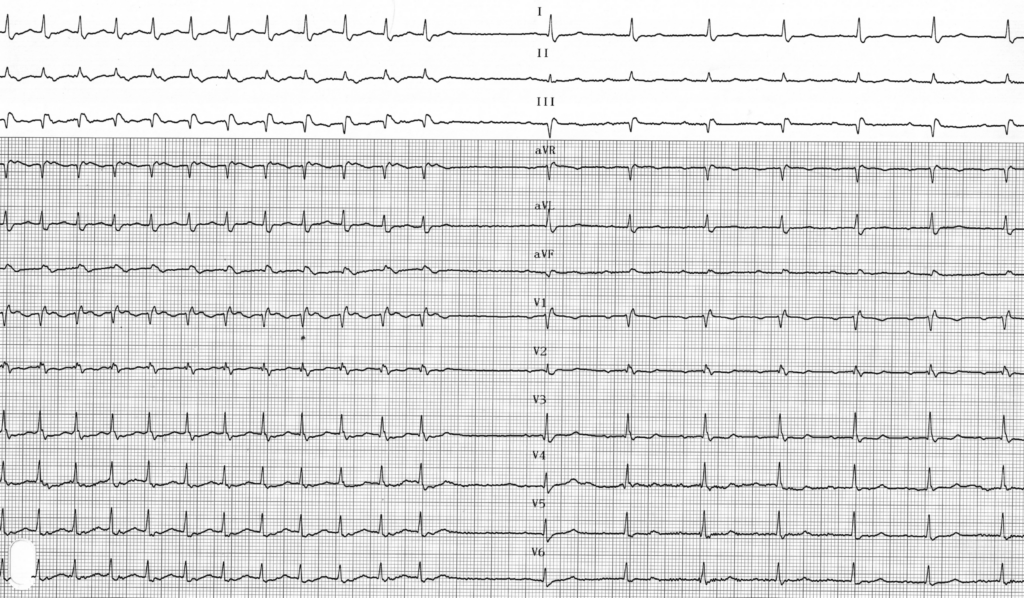
Description tracé
Interruption de la tachycardie après injection d’une ampoule d’Adénosine en flash; reprise d’un rythme sinusal avec espace PR légèrement allongé; la comparaison du complexe QRS en tachycardie et en rythme sinusal montre une différence en fin de QRS-début du segment ST bien visible en aVR et de V1 à V4 laissant supposer la présence d’une activité atriale collée au QRS lors de la tachycardie;