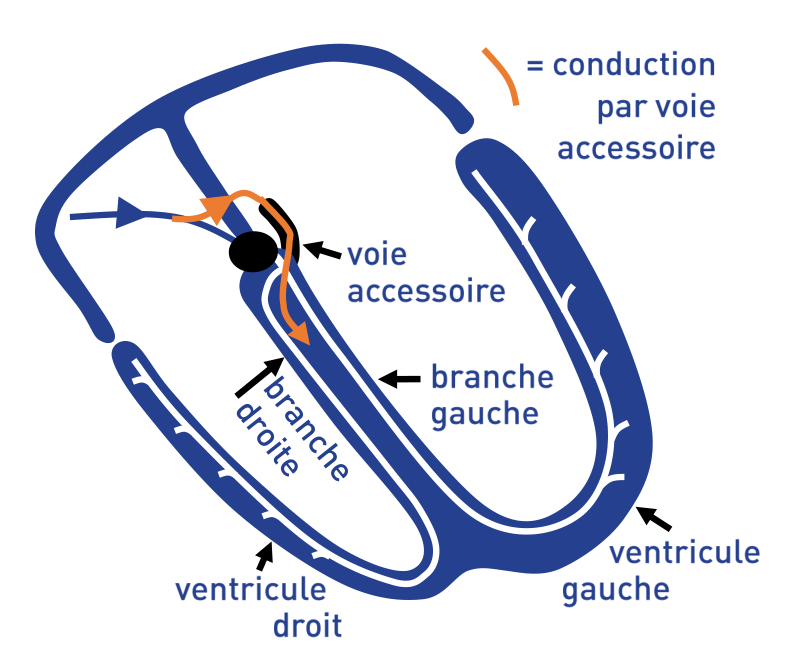
Le syndrome de Wolff-Parkinson-White est défini par l’association d’une pré-excitation atrio-ventriculaire (faisceau de Kent) et de tachycardies jonctionnelles paroxystiques survenant préférentiellement chez de jeunes patients avec coeur sain. Un faisceau de Kent est une structure musculaire qui perce le squelette fibreux atrio-ventriculaire et assure une connexion accessoire directe entre oreillettes et ventricules. Dans une majorité de cas, le coeur est indemne d’autre lésion même si l’incidence de ce type de voies accessoires est augmentée chez les patients présentant une myocardiopathie hypertrophique ou une maladie d’Ebstein. Sa fréquence est probablement sous évaluée du fait de l’existence de pré-excitations intermittentes, de formes atypiques ou mineures et de formes cachées. Sa fréquence diminue après l’âge de 50 ans, principalement en rapport avec l’involution du faisceau accessoire.
Le diagnostic est initialement électrocardiographique avec mise en évidence:
• d’une onde P le plus souvent normale et sinusale (en l’absence de cardiopathie)
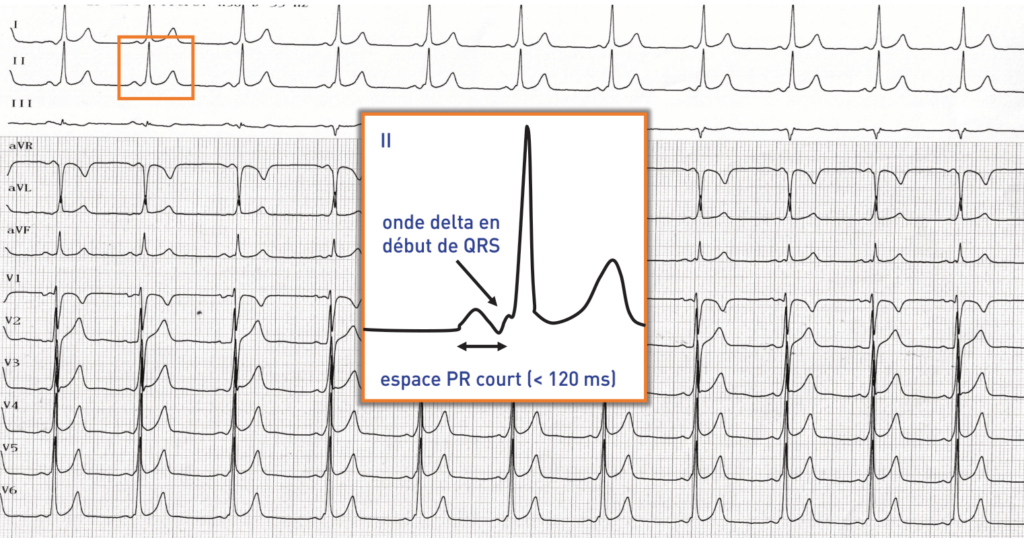
• d’un espace PR court inférieur à 120 ms; l’influx partant de l’oreillette et descendant par le faisceau de Kent ne rencontre aucune structure à conduction lente et arrive donc directement au ventricule homolatéral ce qui explique le délai très court entre activation du myocarde atrial et activation du myocarde ventriculaire; l’espace PR est souvent difficile à mesurer avec précision le début du ventriculogramme étant formé d’un empâtement qui se détache lentement de la ligne isoélectrique; parfois, le complexe QRS peut débuter avant la fin de l’onde P;
• d’une onde delta; la dénomination d’onde delta (Δ) provient de l’aspect triangulaire du début du complexe QRS; l’activation ventriculaire prématurée débute au niveau de l’insertion ventriculaire du faisceau accessoire; l’activation électrique se propage ensuite dans le myocarde indifférencié environnant avec une vitesse de conduction lente; le début du QRS est donc caractéristique avec un aspect empâté et des pentes de dépolarisation lentes;
• d’une fusion entre 2 fronts d’activation; l’influx partant de l’oreillette descend simultanément vers les ventricules par les 2 voies de conduction (accessoire et nodo-hisienne); l’activation ventriculaire débute au niveau de la voie accessoire mais simultanément, l’influx progresse dans le noeud auriculo-ventriculaire (frein nodal) puis rapidement dans le faisceau de His, les branches et le réseau de Purkinje; la fin du QRS est principalement sous la dépendance du front d’activation provenant des voies de conduction normales;
• d’un complexe QRS large et supérieur à 120 ms; en revanche, la durée de l’espace PJ (mesurée du début de l’onde P à la fin du QRS) reste normale ce qui signifie que l’élargissement du complexe QRS empiète seulement sur l’espace PR;
• de troubles de la repolarisation qui s’associent fréquemment à l’anomalie du QRS; la direction de la phase terminale est habituellement opposée à celle de l’onde delta; ces anomalies de la repolarisation peuvent être imputées à l’activation anormale affectant le début du QRS (même mécanisme que pour les anomalies observées dans un bloc de branche gauche ou chez un patient stimulé); ces anomalies peuvent être fluctuantes et rendent difficiles l’interprétation d’un épreuve d’effort ou d’un électrocardiogramme chez un patient présentant une douleur thoracique;
L’aspect de pré-excitation peut être fixe ou peut varier en fonction de différents facteurs. Sur le faisceau de Kent, la vitesse de conduction est quasiment toujours la même. En revanche, sur les voies normales, l’influx descend plus ou moins vite selon l’état de l’équilibre vago-sympathique au niveau du noeud auriculoventriculaire ce qui va moduler le degré de fusion et les proportions respectives de masse ventriculaire dépolarisée par l’une ou l’autre des 2 voies. Une manoeuvre vagale ralentit ou bloque la conduction nodale et favorise l’apparition d’un aspect de super-Wolff correspondant à une pré-excitation maximale. A l’opposé, une injection d’Atropine diminue cet aspect.
Commentaires
Parfois la conduction antérograde est présente mais difficile à visualiser (Kent masqué). Pour une voie latérale gauche, le temps mis par l’influx pour aller du noeud sinusal à l’oreillette gauche est plus long que le temps de transit vers la voie nodo-hisienne expliquant l’existence d’une onde delta minime. L’absence d’onde q septale dans les dérivations V5-V6 doit faire évoquer une voie accessoire chez un patient présentant des palpitations. Si l’existence d’une voie accessoire cachée (pas de conduction antérograde) n’expose pas le patient à un risque de mort subite sur fibrillation atriale rapide, il n’en est rien pour une voie accessoire masquée; en effet, la difficulté de visualisation de la voie accessoire tient à une distance importante entre le noeud sinusal et la voie mais pas à une période réfractaire longue.
Description tracé
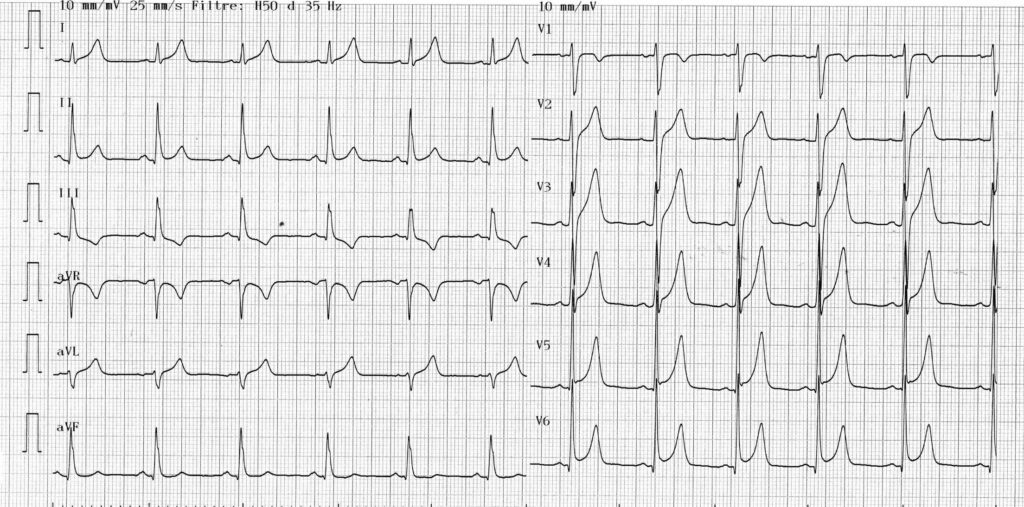
Ce jeune patient a bénéficié de l’ablation d’une voie accessoire postéroseptale gauche; l’espace PR est normalisé avec disparition de l’onde delta (plus de ralentissement du début du QRS) et apparition d’une onde q septale physiologique en V5-V6; aspect de repolarisation précoce qui pourrait se normaliser à distance de l’ablation;