L’électrocardiogramme enregistré correspond à un tracé typique de tachycardie ventriculaire fasciculaire sur cœur sain. Ce type de tachycardie survient préférentiellement chez l’adulte jeune sans cardiopathie sous-jacente avec une prédominance masculine. Les accès de tachycardie peuvent être soutenus et parfois de durée prolongée (plusieurs heures), surviennent le plus souvent au repos même si l’effort et le stress peuvent parfois apparaitre comme facteur déclenchant et s’accompagnent principalement de symptômes type palpitations plutôt que de très rares syncopes ou évolution vers une cardiopathie rythmique. Ces tachycardies, considérées comme bénignes car ne dégénérant pas en fibrillation ventriculaire, représentent environ 10% des tachycardies dites idiopathiques sur cœur sain. Le mécanisme de ces tachycardies a longtemps été débattu, mais il parait aujourd’hui établi que la tachycardie est en rapport avec une réentrée, la tachycardie étant inductible et pouvant être arrêtée assez facilement par stimulation atriale ou ventriculaire. La tachycardie est dite fasciculaire même si il n’est pas clair qu’en terme de substrat, le circuit n’inclut que du tissu fasciculaire ou également du myocarde environnant. Dans sa forme la plus commune, la voie antérograde chemine dans le septum de la base vers l’apex, puis pénètre le réseau de Purkinje au niveau du tiers inférieur du septum, l’activation rétrograde se produisant le plus souvent le long du fascicule postérieur, plus rarement le long du fascicule antérieur.
Une tachycardie fasciculaire présente donc certaines caractéristiques électrocardiographiques:
• Une tachycardie monomorphe généralement entre 140 et 200 bpm
• Des QRS souvent peu élargis (moins larges que pour la majorité des autres types de tachycardie ventriculaire) entre 100 et 140 ms; l’intervalle RS (délai entre le début du QRS et le pic de l’onde S) est souvent court (60 à 80 ms), traduisant des forces électriques rapides en début de QRS en rapport avec l’activation rapide par les fibres de Purkinje, alors qu’il dépasse souvent 100 ms pour les autres types de tachycardie ventriculaire
• Aspect de retard droit
• La déviation axiale dépend de la localisation du site de réentrée; dans la forme la plus commune (90 à 95% des cas), l’axe est gauche ou hypergauche traduisant un point de sortie du circuit proche de l’hémibranche postérieure; dans la forme moins fréquente (5 à 10% des cas), l’axe est droit traduisant un point de sortie du circuit proche de l’hémibranche antérieure; il existe une troisième forme exceptionnelle où le point de sortie se situe dans la partie haute du septum avec un aspect électrocardiographique plus atypique de QRS fin avec retard droit ou retard gauche;
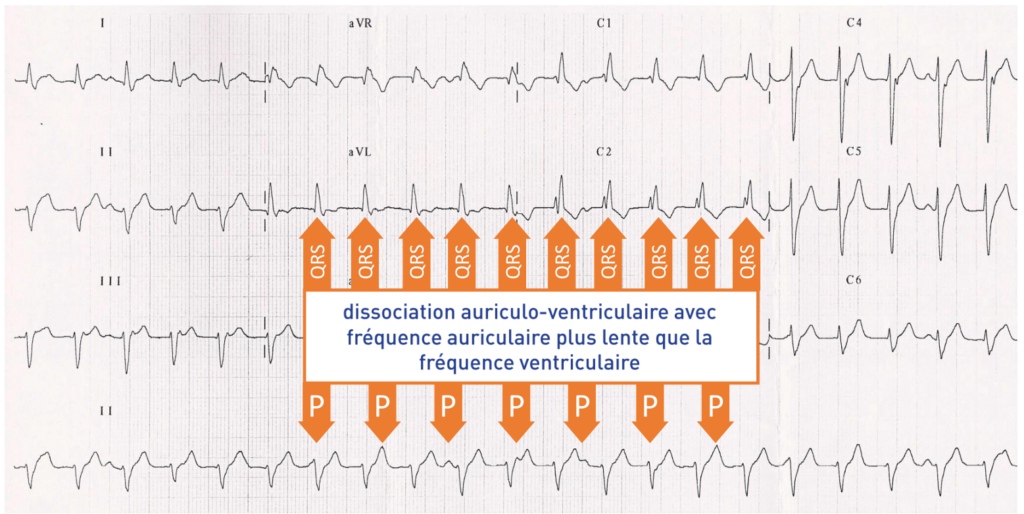
• L’aspect typique de bloc de branche droit axe gauche peut conduire au diagnostic erroné de tachycardie supra-ventriculaire avec aberration de conduction; certains signes électrocardiographiques peuvent permettre d’affirmer quand ils sont présents qu’il s’agit bien d’une tachycardie ventriculaire: dissociation auriculo-ventriculaire, complexes de capture et/ou de fusion;
• L’électrocardiogramme de base est généralement normal même si des troubles aspécifiques de la repolarisation peuvent être observés après un épisode de tachycardie (ondes T négatives);
Le traitement proposé dans ce cadre dépend de la fréquence et de la sévérité des symptômes. Historiquement, il a été montré que ces tachycardies étaient sensibles au Vérapamil (il s’agit d’un critère diagnostic) et plutôt résistantes à l’amiodarone. En pratique clinique, un traitement préventif par bétabloquant est généralement prescrit en première intention même si certains patients aux crises très espacées et bien supportées n’ont besoin d’aucun traitement. Quand le traitement médical est peu efficace ou mal supporté, une ablation par radiofréquence peut être proposée avec un taux de succès élevé et un taux de récidives limité. Quelques complications type blocs de branche temporaires ou définitifs ont été décrites.