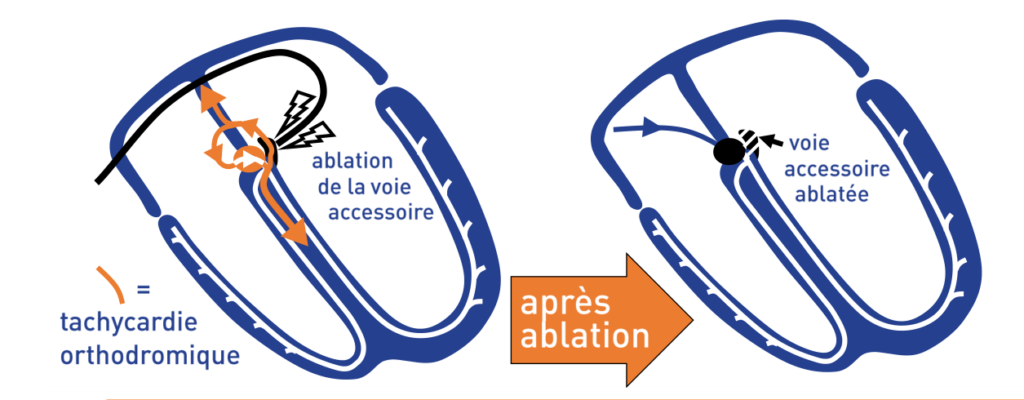
Ce patient présentait donc des épisodes itératifs de tachycardie réciproque sur un faisceau de Kent (voie accessoire, syndrome de Wolff Parkinson White). Le tracé enregistré correspond à une tachycardie orthodromique: le circuit tachycardique est large, l’influx descendant de l’oreillette au ventricule par le faisceau de His et remontant par le faisceau de Kent.
Ce type de tachycardie, bien plus fréquent que les tachycardies antidromiques où le circuit est inversé, présente certaines caractéristiques électrocardiographiques: 1) les épisodes de tachycardie sont à début et fin brusques avec un rapport 1/1 entre oreillettes et ventricules; il y a obligatoirement autant d’oreillettes que de ventricules; en effet à la différence des tachycardies par réentrée intranodale, oreillettes et ventricules sont des parties intégrantes du circuit, il ne peut donc pas y avoir d’activation atriale ou ventriculaire déficitaire;
2) la fréquence de la tachycardie varie généralement entre 150 et 250 bpm suivant les patients mais reste relativement fixe d’un accès à l’autre chez le même patient; 3) dans la grande majorité des cas, il s’agit de tachycardies à QRS fins (activation ventriculaire liée exclusivement à la descente par le faisceau de His) même si un élargissement des complexes QRS est possible dans le cadre d’un bloc de branche préexistant ou de l’apparition d’une aberration ventriculaire tachy-dépendante; la présence d’une alternance de l’amplitude des QRS (alternance entre 2 QRS fins d’amplitude différente) est fréquente mais est un signe non spécifique;
4) l’onde P’ en tachycardie se situe dans le segment ST un peu à distance du QRS et est donc souvent difficile à identifier (comme sur ce tracé) en raison de la superposition avec la repolarisation ventriculaire ; la morphologie de l’onde P’ en tachycardie varie d’un patient à l’autre car elle dépend de la zone d’insertion auriculaire de la voie accessoire qui modifie le site de la primo-dépolarisation auriculaire ainsi que le vecteur d’activation atriale; la morphologie de l’onde P’ peut parfois aider à la détermination de la localisation du faisceau de Kent; en effet, une onde P’ négative dans les dérivations DI et aVL est en faveur d’une voie accessoire latérale gauche (dépolarisation atriale débutant à la paroi latérale gauche avec activation auriculaire de la gauche vers la droite); la conduction rétrograde par une voie accessoire de topographie septale entraine une séquence de dépolarisation atriale très proche de celle observée lors d’une conduction rétrograde provenant du nœud auriculo- ventriculaire (réentrée intranodale, tachycardie antidromique);
5) l’emplacement des ondes P’ par rapport aux complexes QRS est variable et dépend des vitesses de conduction respectives dans la voie nodo-hisienne (conduction antérograde), le myocarde ventriculaire, la voie accessoire (conduction rétrograde) et le myocarde atrial; l’espace P’R (traversée du filtre nodal) reste plus long que l’espace RP’;
6) le démarrage d’un épisode de tachycardie réciproque sur voie accessoire n’est possible que si l’une des voies se bloque, l’autre restant perméable; cette condition peut parfois être remplie par de simples variations du rythme sinusal; dans la grande majorité de cas, l’épisode débute à la suite d’une extrasystole atriale avec un timing très précis en termes de périodes réfractaires des voies de conduction normales et accessoires; une extrasystole atriale précoce descend exclusivement par le faisceau de His (bloquée par le faisceau de Kent car en période réfractaire) avec un aspect non pré-excité (pas d’onde delta); à la suite de l’activation ventriculaire, survient un écho auriculaire par le faisceau accessoire (la voie accessoire n’est plus en période réfractaire et peut conduire en rétrograde) qui est l’amorce d’un mouvement circulaire, l’activité atriale étant ensuite de nouveau conduite aux ventricules par les voies normales, le cycle se reproduisant à l’identique; une extrasystole ventriculaire peut également plus rarement être déclenchante (bloquée dans la voie nodo-hisienne, envahit l’oreillette par le faisceau accessoire et redescend aux ventricules par la voie normale);
7) la terminaison de l’épisode peut être spontanée (le plus souvent sur une dernière onde P’ mais parfois sur une onde R, une extrasystole ventriculaire ou un passage en fibrillation atriale) ou provoquée par une stimulation vagale, l’interruption étant alors généralement précédée d’un allongement progressif des derniers cycles RR tachycardiques correspondant à un allongement de l’intervalle AH;
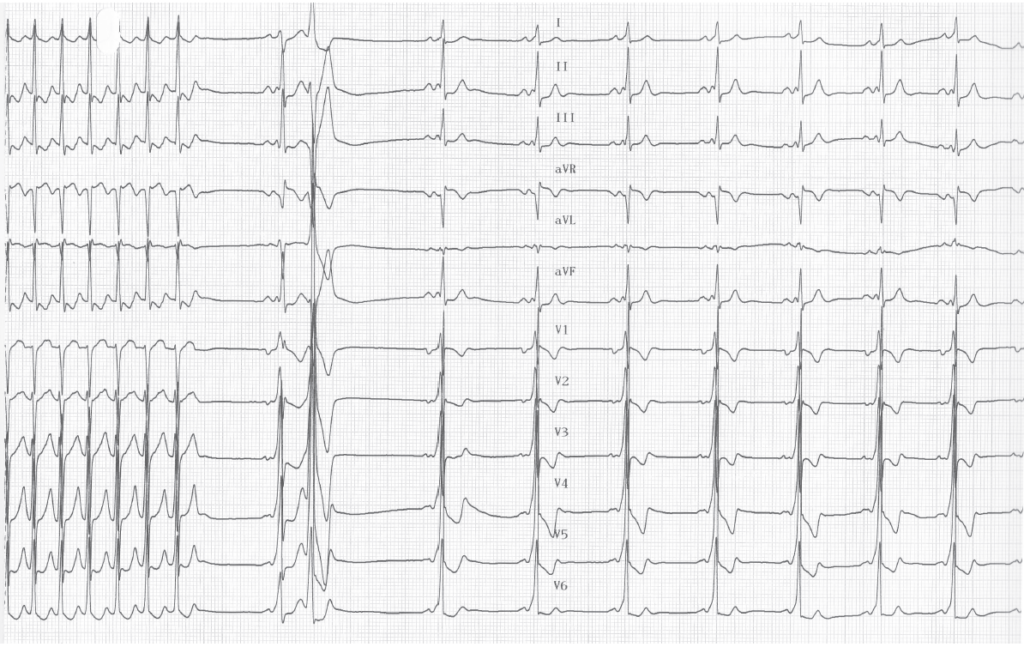
Description tracé
Massage sino-carotidien; arrêt de la tachycardie; reprise d’un rythme sinusal avec pré-excitation évidente (PR court + onde delta); troubles de la repolarisation en rapport avec la pré-excitation;
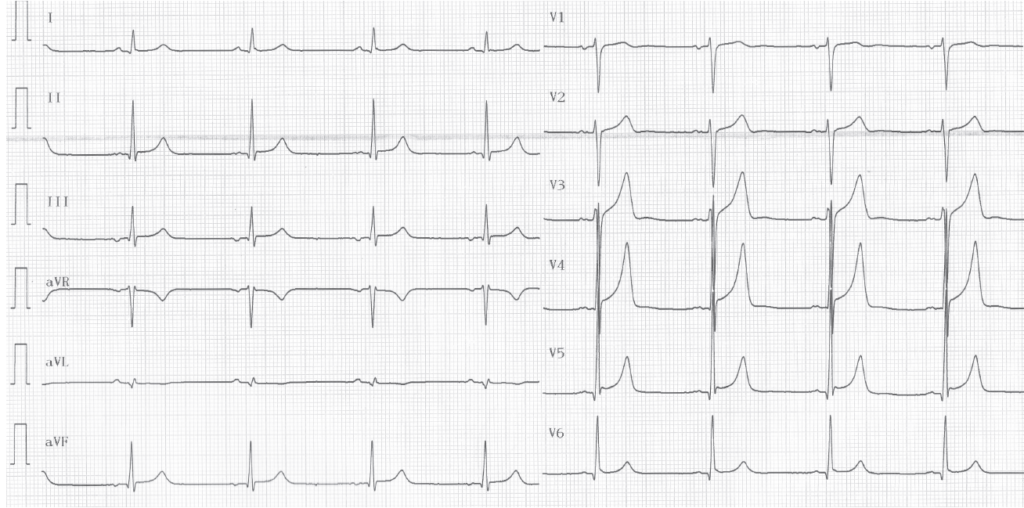
Description tracé
Électrocardiogramme réalisé après ablation d’une voie accessoire; disparition de la pré-excitation, PR normal et mise en évidence d’une onde q septale en V5-V6 physiologique; repolarisation précoce;