La tachycardie jonctionnelle ectopique (JET pour les anglo-saxons) est une arythmie rare en rapport avec un foyer ectopique d’hyperexcitabilité situé au niveau du faisceau de His. Ce type d’arythmie a été décrit dans le cadre d’une intoxication digitalique ou d’une ischémie myocardique mais est habituellement retrouvé dans 2 situations distinctes: 1) dans les suites opératoires d’une chirurgie cardiaque de réparation d’une cardiopathie congénitale. Une tachycardie jonctionnelle ectopique survient préférentiellement 24 à 48 heures après fermeture d’une communication inter-ventriculaire, est généralement transitoire dans ce contexte et disparait le plus souvent en une semaine. La tachycardie peut toutefois compliquer les suites opératoires et le séjour en réanimation en majorant le risque de décompensation cardiaque. Différentes stratégies thérapeutiques ont été proposées dans ce cadre (amiodarone, stimulation atriale rapide ou hypothermie, la baisse de la température centrale permettant de réduire l’hyperexcitabilité); 2) une forme primitive beaucoup plus sévère chez le nourrisson ou chez l’enfant avec cœur sain. La forme congénitale a été décrite initialement par Coumel avec description de cas familiaux. L’arythmie survient durant les 6 premiers mois de vie et est le plus souvent quasi-permanente. Elle peut favoriser la survenue d’une cardiomégalie et d’une insuffisance cardiaque, la mortalité étant non négligeable (épisodes de bloc auriculo-ventriculaire ou de fibrillation ventriculaire). Les analyses nécropsiques retrouvent une perturbation sévère dans l’organisation des fibres du faisceau de His qui explique la survenue de l’arythmie mais également des troubles de conduction. L’électrocardiogramme retrouve certains éléments caractéristiques:
• une tachycardie avec une fréquence entre 160 et 300 bpm; l’analyse du Holter- ECG peut montrer des variations modérées de fréquence sur 24 heures
• des QRS fins même si une aberration de conduction est possible
• une dissociation auriculo-ventriculaire; l’ECG montre habituellement une tachycardie avec bloc de conduction rétrograde (existence d’une activité sinusale dissociée). Cela permet d’exclure formellement les tachycardies provenant des oreillettes ou les tachycardies par réentrée sur voie accessoire. Parfois comme sur le second tracé, il existe une conduction rétrograde (ondes P’ négatives dans les dérivations inférieure). De façon beaucoup plus rare, on peut observer un bloc antérograde avec absence de conduction aux ventricules et QRS manquants.
Quand le début d’un épisode d’arythmie est enregistré, un phénomène d’échauffement avec accélération progressive de la fréquence est fréquemment observé. L’arythmie commence par une extrasystole jonctionnelle suivie, sans phénomène d’écho, par d’autres extrasystoles identiques qui s’enchainent avec une fréquence croissante pour atteindre une fréquence stable. Un phénomène de refroidissement (décélération progressive de la fréquence) peut également être observé en fin d’épisode. Le diagnostic peut être confirmé en salle d’électrophysiologie avec l’impossibilité d’induire ou de réduire l’arythmie par stimulation atriale/ventriculaire (à la différence des tachycardies par réentrée) ou par choc électrique. L’injection d’Adénosine ne permet pas d’interrompre la tachycardie mais peut bloquer la conduction rétrograde quand il existe un rapport 1/1. La tachycardie persiste alors avec une dissociation ce qui permet d’éliminer le diagnostic différentiel de tachycardie par réentrée sur voie accessoire. Une stimulation atriale prolongée plus rapide que la fréquence de la tachycardie peut permettre de capturer les voies de conduction et de rétablir un synchronisme atrio-ventriculaire.
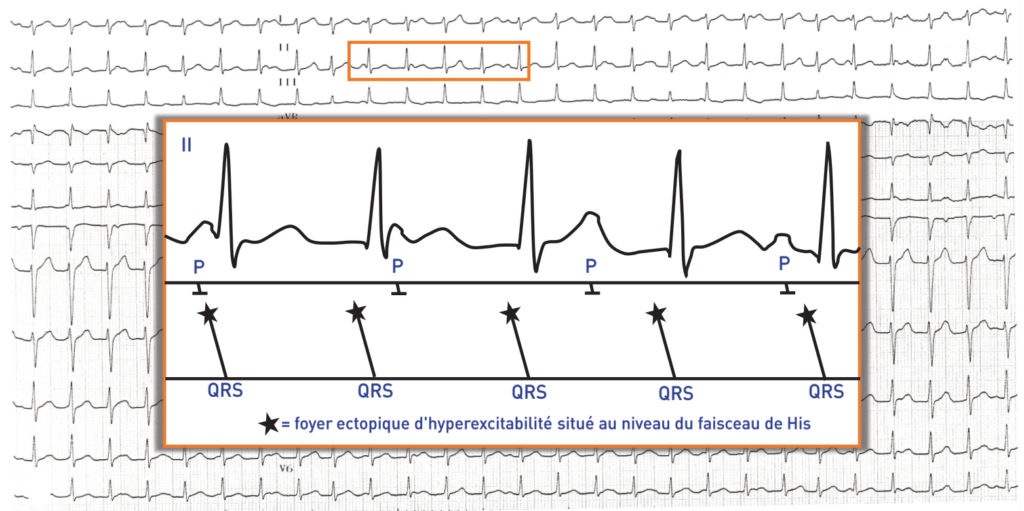
Commentaires
L’évolution peut être marquée par une extinction spontanée de ce foyer d’hyperexcitabilité du faisceau de His. Un traitement est indiqué quand la fréquence est rapide, que le patient est symptomatique ou que surviennent des signes d’insuffisance cardiaque. Différentes thérapeutiques peuvent être proposées au long cours: 1) les traitements médicamenteux; les résultats sont souvent imparfaits et il faut garder en mémoire que chacun de ces traitements antiarythmiques est associé avec un risque non négligeable d’effets secondaires d’autant que ces traitements doivent être maintenus durant des durées prolongées avec des dosages importants. L’amiodarone semble permettre les meilleurs résultats mais une bithérapie est parfois nécessaire (association avec de la flécaïnide) dans les formes réfractaires; 2) l’ablation de la zone arythmogène pathologique par chirurgie ou par radiofréquence peut être curative. L’objectif est de supprimer le foyer responsable tout en préservant une conduction atrio-ventriculaire pour éviter la nécessité d’implanter un stimulateur; 3) il peut être décidé d’implanter un stimulateur cardiaque dans le cadre de la survenue d’un bloc auriculo-ventriculaire complet spontané ou induit par une ablation du faisceau de His.
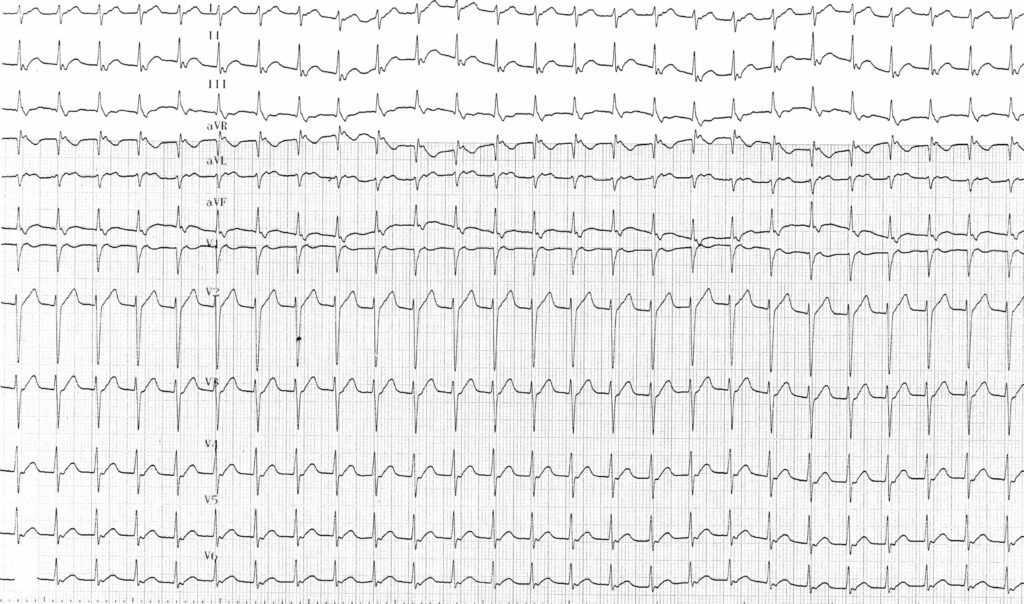
Description tracé
Tracé enregistré quelques minutes après avec cette fois conduction rétrograde vers les oreillettes (ondes P’ négatives dans les dérivations inférieures) et rapport 1/1;