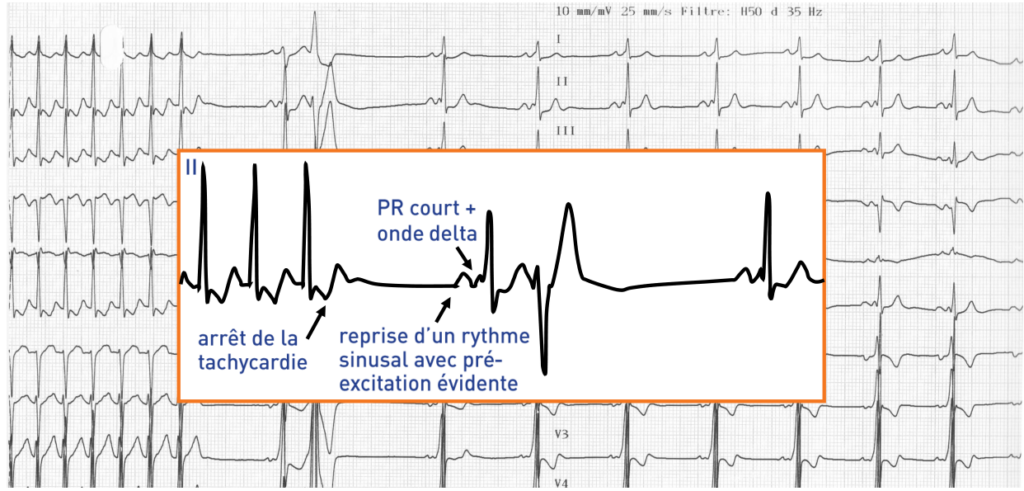
–
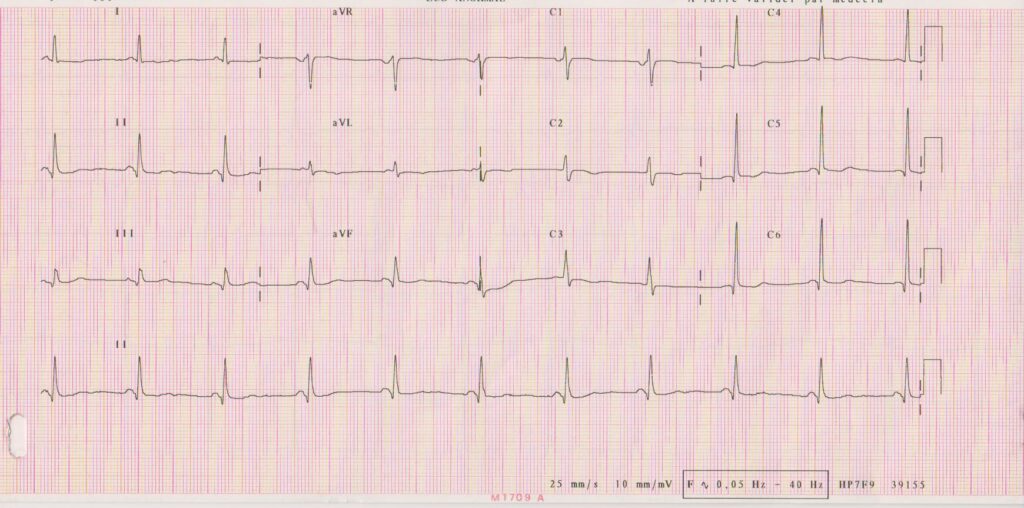
Description tracé
La fin de la tachycardie n’a pas été enregistrée; après le retour en rythme sinusal, aspect de PR court sans pré-excitation évidente, possible séquelle de nécrose inférieure et antéro-latérale;
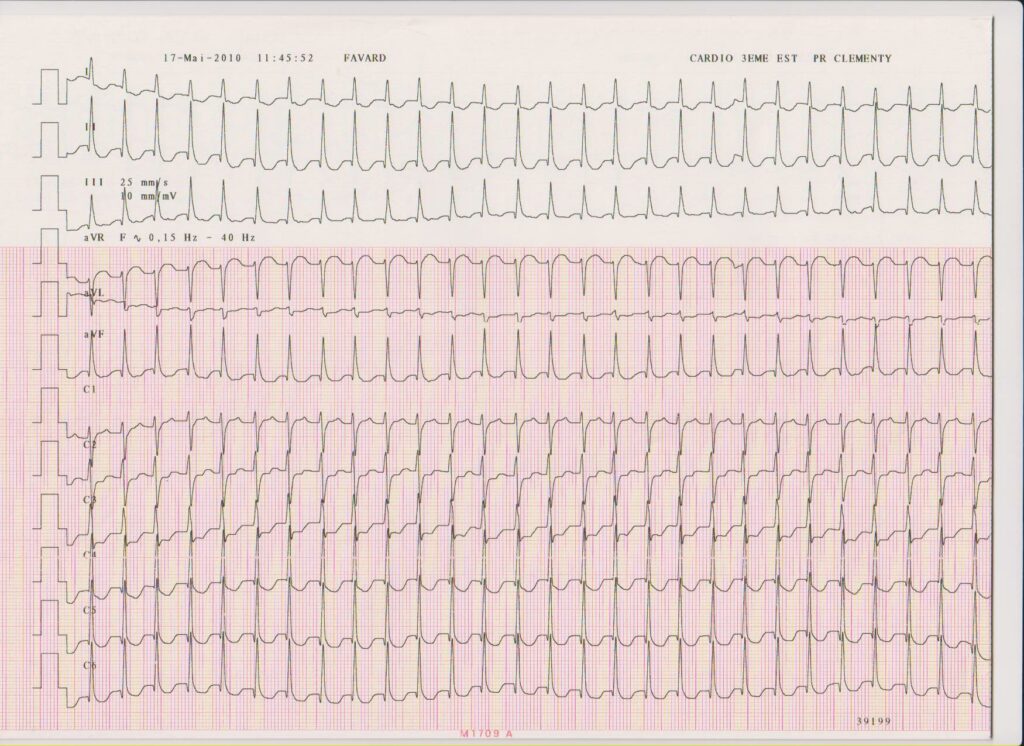
Description tracé
Au cours de l’hospitalisation, nouvel épisode de tachycardie; tachycardie à QRS fin
Commentaires
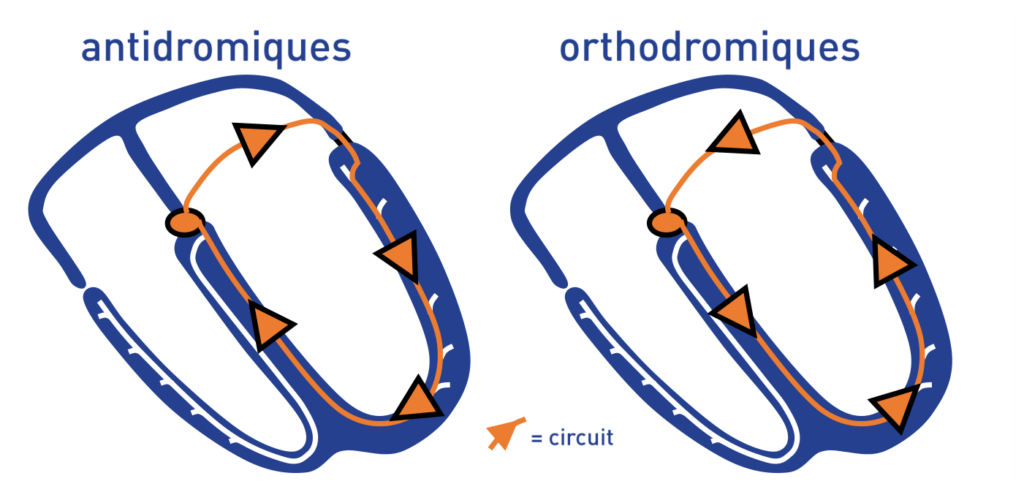
Ce patient présentait donc une voie accessoire latérale gauche masquée (conduction antérograde uniquement visible après injection d’Adénosine) et des épisodes de tachycardie orthodromique (QRS fins) et antidromique (QRS large, aspect majeur de pré-excitation). Ce cas clinique illustre la difficulté de diagnostic devant une tachycardie antidromique prise à tort pour une tachycardie ventriculaire.
Les tachycardies orthodromiques sont les arythmies les plus fréquentes rencontrées cliniquement chez les patients présentant un syndrome de Wolff–Parkinson–White. Les tachycardies antidromiques, où le circuit est inversé sont beaucoup plus rares, puisque documentées chez 5% environ des patients avec voie accessoire ou inductibles en salle d’électrophysiologie chez moins de 10% de ces patients. L’influx descend de l’oreillette aux ventricules par un faisceau accessoire (conduction antérograde) et remonte vers l’oreillette de façon rétrograde par la voie nodo-hisienne avant de descendre à nouveau par le faisceau accessoire. Dans de rares cas, l’influx peut remonter vers les oreillettes à travers une seconde voie accessoire. Le démarrage de ce type de tachycardie nécessite un bloc unidirectionnel dans l’une des deux voies de conduction atrio-ventriculaires. A l’inverse des tachycardies orthodromiques, une extrasystole atriale est conduite en antérograde par le faisceau de Kent mais bloquée par les voies normales ou une extrasystole ventriculaire remonte par les voies de conduction normales mais est bloquée dans le faisceau de Kent. Différents articles suggèrent que les tachycardies antidromiques sont préférentiellement observées chez les patients avec des voies accessoires multiples ou avec une voie accessoire latérale située à distance du nœud atrio-ventriculaire. Il semble que pour induire cette arythmie, une distance critique minimale est nécessaire, l’influx devant être bloqué dans le nœud, conduire par la voie accessoire, atteindre l’apex ventriculaire puis remonter vers le nœud pour permettre la conduction rétrograde vers les oreillettes sans rencontrer les voies de conduction en période réfractaire.
La prise en charge des tachycardies antidromiques est parfois difficile du fait de leur rareté et de leur aspect électrocardiographique de tachycardie à QRS large (l’activation ventriculaire se fait exclusivement à travers la voie accessoire) pouvant faire suspecter le diagnostic de tachycardie ventriculaire.
Une tachycardie antidromique présente un aspect électrocardiographique peu spécifique qu’il faut différencier d’une arythmie supra-ventriculaire 1/1 avec aberration de conduction et d’une tachycardie ventriculaire avec conduction rétrograde. Le diagnostic est parfois difficile comme chez ce patient quand l’existence de la voie accessoire n’est pas connue et que la pré-excitation n’est pas visible sur les complexes sinusaux (voie latérale gauche masquée).
L’électrocardiogramme montre:
• Une tachycardie rapide, régulière, à QRS large
• Un aspect de “super-Wolff” (pré-excitation majeure et maximale) puisque l’intégralité de l’activation ventriculaire provient de la voie accessoire
• L’absence de complexes de capture ou de fusion (diagnostic différentiel avec une tachycardie ventriculaire
• Une association entre oreillettes et ventricules en 1/1
• L’intervalle RP’ est plus long que pour une réentrée intra-nodale
• L’aspect de l’onde P’ rétrograde est le même que pour une réentrée intra-nodale puisque dépendant du nœud atrio-ventriculaire (négative dans les dérivations inférieures); l’activité atriale est souvent difficilement analysable car elle survient dans l’onde T du QRS précédent
La mise en évidence de tachycardies antidromiques pourraient constituer un facteur de mauvais pronostic puisqu’associées avec un risque accru de formes malignes. En effet, ce type de tachycardie est plus fréquemment observé chez des patients avec de multiples voies accessoires. De plus, il semble que la survenue d’une tachycardie antidromique soit un marqueur de bonne conductibilité à travers la voie.
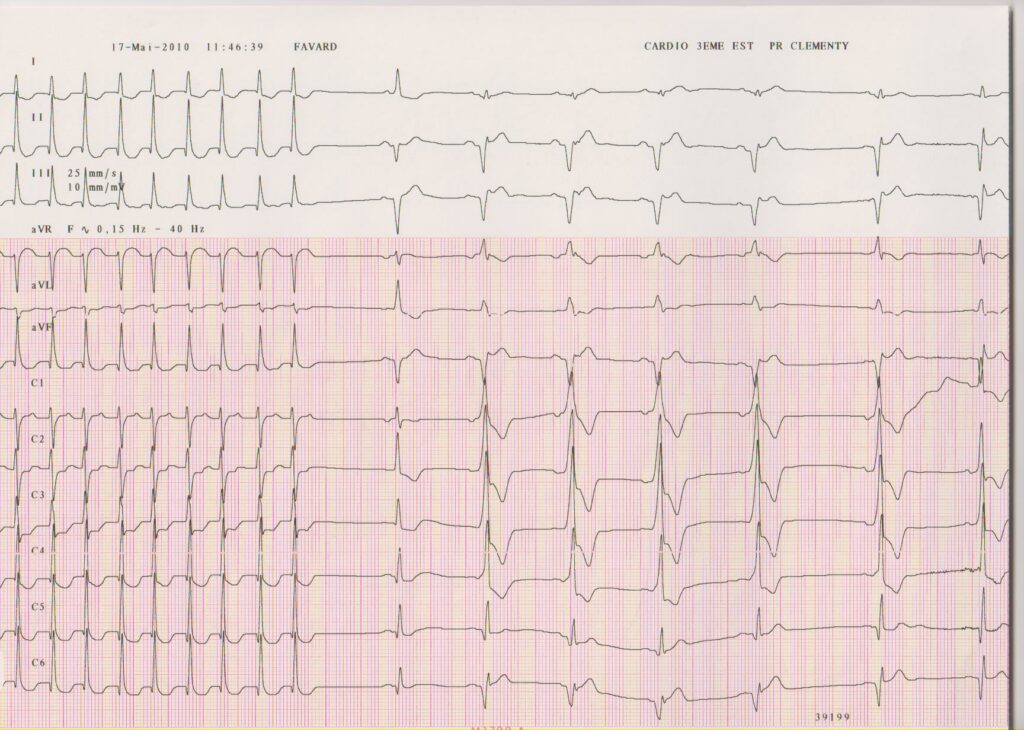
Description tracé
Interruption de la tachycardie au cours de l’injection d’une ampoule d’Adénosine; après retour en rythme sinusal, mise en évidence d’une préexcitation majeure qui était masquée sur le tracé en rythme sinusal précédent; la conduction par le noeud atrio-ventriculaire a été complètement bloquée par l’injection d’Adénosine, la conduction se fait maintenant exclusivement par la voie accessoire; l’aspect des QRS est identique à celui observé sur la première tachycardie suggérant qu’il s’agissait d’une tachycardie antidromique;