Abbott - Détection
Généralités
Sensibilité
Le bon fonctionnement d'un défibrillateur exige une détection parfaite des signaux rapides et de faible amplitude de la fibrillation ventriculaire (FV), sans détecter a) les signaux cardiaques autres que le QRS et b) les signaux extracardiaques. Par conséquent, la programmation de la sensibilité doit être élevée et les périodes réfractaires doivent être courtes. Contrairement à un stimulateur cardiaque, le seuil de détection n'est pas programmé à une valeur fixe, mais s'adapte automatiquement en fonction de l'amplitude de l'onde R précédente. La sensibilité augmente ensuite tout au long du cycle, à la recherche d'un éventuel signal de faible amplitude.
Une fois qu'un signal a été détecté, à la fin de la période réfractaire, le niveau d'adaptation de la sensibilité commence à un pourcentage programmable de l'amplitude de l'onde R détectée, reste fixe pendant un délai d'adaptation programmable, avant d'augmenter progressivement jusqu'au niveau de sensibilité programmé.
Pour obtenir une détection précise de la vraie FV sans surdétecter l'onde T pendant le rythme sinusal, il est possible de modifier les différents réglages des paramètres suivants :
- la période réfractaire ventriculaire détectée ; il ne s'agit pas d'une véritable période de suppression puisque l'appareil recherche l'amplitude maximale du signal après que le seuil de détection a été atteint ; cette période réfractaire doit être courte (2 valeurs programmables, 125 ou 157 ms) pour éviter la détection multiple d'un même signal de dépolarisation, tout en préservant la capacité de détecter une tachycardie très rapide.
- le début du seuil : à l'expiration de la période réfractaire détectée, le seuil de détection s'ajuste automatiquement à un pourcentage de l'amplitude maximale du signal détecté avec une valeur maximale absolue de 6 mV dans le ventricule et une valeur minimale de 1 mV. Le début du seuil après détection peut être fixé à 50, 62,5, 75 ou 100%. Si l'amplitude du signal ventriculaire est > 6 mV, le seuil de départ est de 6 mV si 100% ou de 3 mV si 50%. Si l'amplitude du signal est < 1 mV, le seuil de départ est de 1 mV.
- le délai de décroissance : ce paramètre détermine le temps pendant lequel, après la période réfractaire détectée, le seuil reste au niveau programmé avant d'entamer sa décroissance jusqu'au niveau de sensibilité programmé. Le délai de décroissance est programmable à 0, 30, 60, 95, 125, 190 ou 220 ms.
- la sensibilité maximale
- atténuation des basses fréquences : le bouton des paramètres avancés permet d'activer ou de désactiver le filtre d'atténuation des basses fréquences.
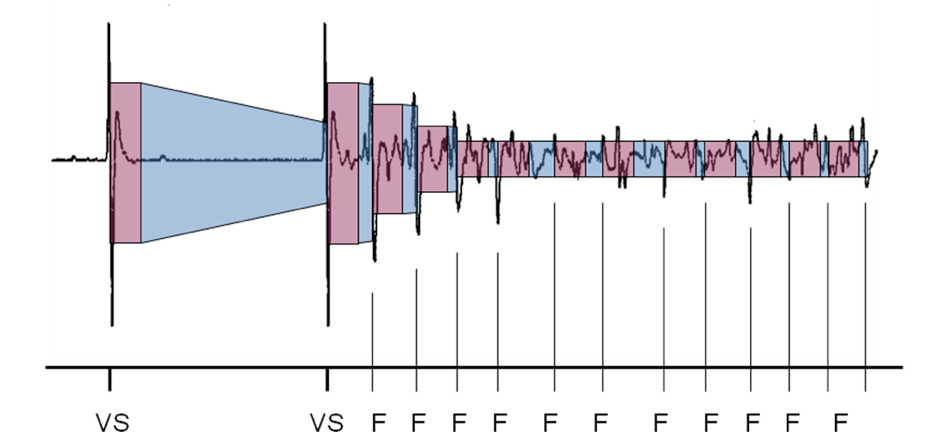
Cette figure montre le circuit de détection avec un seuil de départ programmé à 50% et un délai de décroissance à 0 ms.
- Seuil Début
- Décroissance Délai de 0 ms
- Décroissance Délai de 60 ms
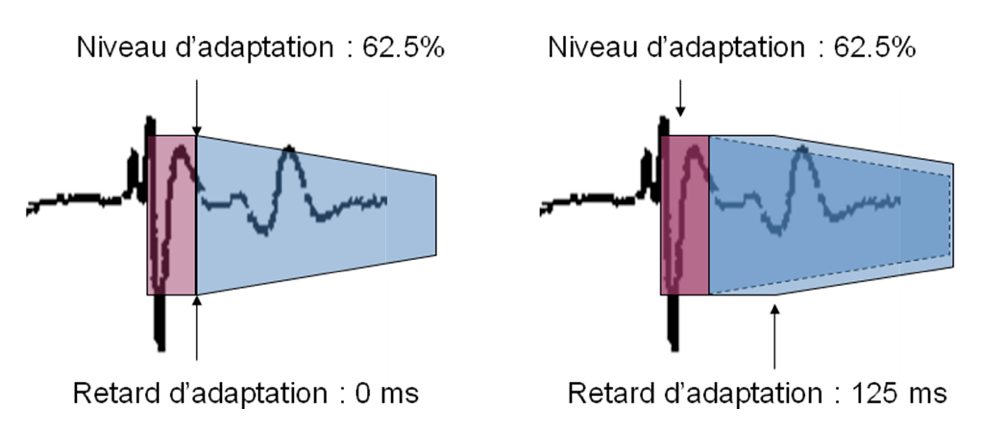
Cette figure montre l'intérêt potentiel d'allonger le délai de décroissance pour éviter la surdensité de l'onde T.
Les valeurs nominales de ces différents paramètres dépendent de la programmation de l'atténuation des filtres bas (LVA) :
- LVA activée : sensibilité ventriculaire 0,5 mV, début du seuil 50%, délai de décroissance 0 ms
- LVA désactivée : sensibilité ventriculaire 0,3 mV, seuil de départ 62,5%, délai de décroissance 60 ms
Zones de détection
Le choix des plages de fréquences cardiaques déclenchant les interventions d'un défibrillateur est une étape critique de la programmation. Les défibrillateurs les plus modernes permettent de programmer plusieurs zones de détection des arythmies en fonction des intervalles RR détectés. Chaque zone possède ses propres critères de fréquence et de durée et peut être programmée spécifiquement en vue d'identifier et de traiter les arythmies. Le paramètre Intervalle de détection/Taux est l'intervalle/le taux qui doit être dépassé dans chaque zone de taux pour être pris en compte dans la détection d'une tachyarythmie. Des taux plus élevés (en bpm) signifient des longueurs de cycle plus courtes (en millisecondes). L'intervalle/taux de détection est programmable indépendamment dans chaque zone de fréquence. Chaque intervalle de détection doit être au moins 30 ms plus long que l'intervalle de détection le plus rapide suivant.
Une à trois zones de détection peuvent être configurées à la discrétion du médecin. Les zones permettent au clinicien d'administrer différentes thérapies à des troubles du rythme de fréquences différentes. En outre, il est possible de configurer une “zone de surveillance” dans laquelle le DAI continue d'évaluer le rythme (les diagnostics sont recueillis et les discriminateurs peuvent être appliqués) mais ne délivre pas de traitement.
 Le nombre de zones et l'éventail des taux programmés doivent être adaptés aux caractéristiques du patient, à ses antécédents et aux indications de l'implant.
Le nombre de zones et l'éventail des taux programmés doivent être adaptés aux caractéristiques du patient, à ses antécédents et aux indications de l'implant.
Prévention secondaire :
Chez un patient souffrant d'insuffisance cardiaque, des zones de fréquence cardiaque sont programmées en fonction du cycle de tachycardie provoquant l'implantation de l'appareil. La limite inférieure programmée de la zone de tachycardie est généralement inférieure de 20 bpm à la fréquence de la tachycardie clinique, car l'introduction ou l'ajout d'un traitement antiarythmique après l'implantation du défibrillateur pourrait ralentir la fréquence de la tachycardie.
Prévention primaire :
Chez les patients souffrant d'insuffisance cardiaque, le risque de développer une TV après l'implantation du dispositif est élevé, ce qui justifie probablement la programmation de deux zones de détection et de traitement de la TV en plus de la zone de FV. Le choix de deux zones distinctes de détection de la TV présente l'avantage de permettre le traitement spécifique des tachycardies très rapides, en favorisant la stimulation anti-tachycardique indolore plutôt que l'administration de chocs électriques. Ceci a été confirmé dans les études cliniques PAIN FREE I et II, où la stimulation anti-tachycardique a permis d'éviter 75% des chocs dans la zone de tachycardie rapide, améliorant de manière significative la qualité de vie sans augmenter de manière significative le taux d'événements indésirables.
Chez les patients présentant un bloc auriculo-ventriculaire complet :
Le risque de traitement inapproprié de la tachycardie supraventriculaire est inexistant, ce qui permet un réglage relativement lent des taux déclenchant des interventions par le dispositif, sans diminuer sa spécificité. Les algorithmes de discrimination sont donc inutiles, car toutes les tachycardies spontanées sont d'origine ventriculaire.
Chez les patients jeunes et actifs :
Le risque d'une thérapie inappropriée délivrée pour une accélération physiologique de la fréquence cardiaque ou pour une fibrillation auriculaire doit être pris en compte dans la décision de programmer plusieurs zones thérapeutiques, tout en essayant de limiter le chevauchement entre les fréquences déclenchant les interventions du défibrillateur et les fréquences cardiaques physiologiques.
Chez les patients présentant un syndrome de Brugada :
L'apparition d'une TV organisée est hautement improbable, alors que le risque de fibrillation auriculaire est accru. Par conséquent, la programmation d'une zone de détection et de traitement de la TV en plus d'une zone de FV est probablement non seulement inutile, mais aussi risquée. L'ajout d'une zone supplémentaire de surveillance permet l'enregistrement de tachy-arythmies lentes, ce qui aide à adapter la programmation. Une seule zone de FV est généralement programmée avec une limite inférieure basse de cette zone de fréquence relativement élevée (>210 bpm).
Compter les cycles
La classification des intervalles est basée sur la durée RR instantanée et la moyenne des 4 derniers cycles.
Le DAI mesure les intervalles et les compte dans des cases. Un intervalle est la période de temps (en millisecondes) entre un intervalle et le suivant (rythmé et/ou détecté) dans une chambre. L'intervalle actuel (CI) est l'intervalle de temps entre les événements ventriculaires détectés. L'intervalle moyen (AI) est la moyenne des quatre intervalles les plus récents.
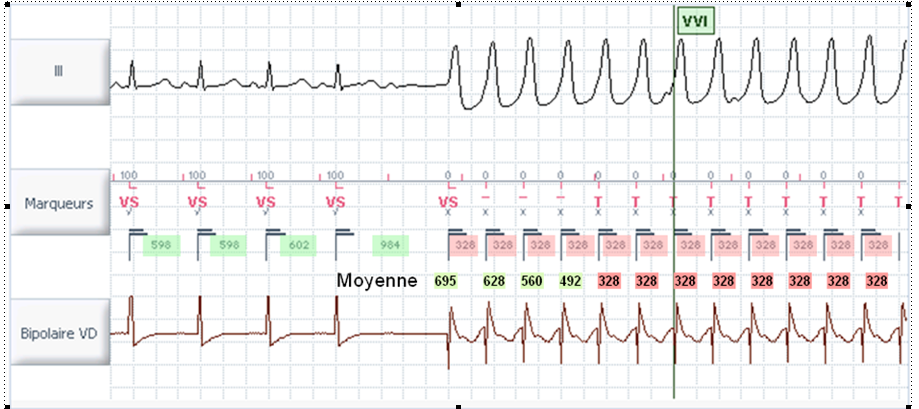
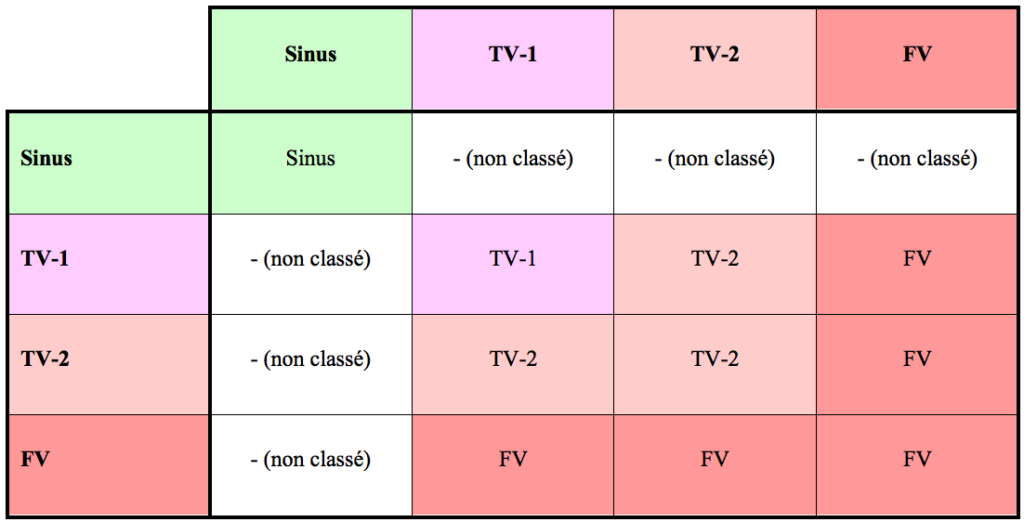
Pour classer un intervalle, le DAI doit savoir comment le classer (FV, VT-1, VT-2, NSR [rythme sinusal normal]). Si l'intervalle moyen = l'intervalle actuel, l'intervalle est classé dans cette zone. Si l'intervalle moyen ou l'intervalle actuel est classé comme NSR, l'intervalle est éliminé. Si l'intervalle moyen et l'intervalle actuel sont différents (mais pas NSR), l'intervalle est classé dans la zone la plus élevée.
Les intervalles sont comptés jusqu'à ce qu'un bac atteigne sa capacité. Lorsqu'un emplacement est plein, ce rythme particulier est “détecté”.
Tous les compteurs fonctionnent simultanément :
- Compteur VT lent (VT-1)
- Compteur VT rapide (VT-2)
- Compteur VF (VF)
- Retour au compteur de rythme sinusal
Une incrémentation du compteur de la zone la plus rapide n'incrémente pas le compteur des zones plus lentes.
Le premier compteur atteignant le nombre de cycles programmés détermine la détection, le type d'événement et, éventuellement, la (les) thérapie(s) délivrée(s). Ces cycles ne sont pas nécessairement consécutifs. Il en va de même pour la redétection post-thérapeutique, qui dispose de ses propres compteurs, distincts.
Pour qu'un épisode soit terminé et qu'un autre soit détecté, l'appareil doit détecter un retour au rythme sinusal, défini par le nombre (3, 5 ou 7 ; nominal = 5 cycles) de cycles sinusaux consécutifs. Si un cycle classé comme VT ou VF tombe entre deux VS, il remet le compteur de retour au rythme sinusal à 0. Avec les défibrillateurs antérieurs à Atlas II, un cycle dans la zone VT du moniteur était classé comme tachycardie et remettait le compteur de retour au rythme sinusal à 0. Depuis Atlas II, tous les cycles dans la zone VT du moniteur a) sont classés par ce compteur comme des cycles dans la zone sinusale, b) sont comptés par ce compteur, et c) ne remettent pas le compteur de retour au rythme sinusal à 0.
VT, VT-1, VT-2 ou VF sont programmables de 8 à 100 intervalles dans une case.
1 Zone : la valeur nominale est définie comme 12 intervalles pour la zone VF.
2 Zones : la valeur nominale est définie comme 12 intervalles pour la zone VF et 16 intervalles pour la zone VT.
3 Zones : la valeur nominale est définie comme 12 intervalles pour la zone VF, 16 intervalles pour la zone VT-2 et 18 intervalles pour la zone VT-1.
Dans cet exemple, l'appareil est configuré en trois zones, toutes les cases étant réglées sur 12 intervalles. Le 12e T est encerclé ; c'est le point où la TV est diagnostiquée.
