Tracé périodique
Tracé
Constructeur Biotronik
Prothèse HOLTER IMPLANTABLE
Chapitre Biomonitor
N° 2
Patient
Femme de 83 ans participant à l'étude LBBB-TAVI.
Tracé
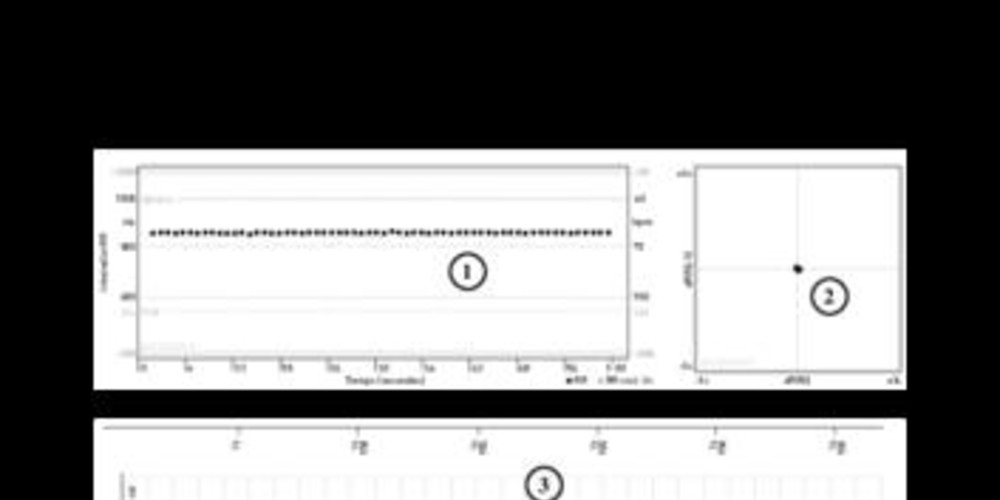
Tracé 2a: tracé périodique dans le cadre du suivi par télémédecine;
- le tachogramme montre une fréquence cardiaque stable légèrement supérieure à 60 battements/minute (intervalles RR moyens à 943 ms);
- le graphique de Lorenz montre la variation de la durée de l'intervalle RR d'un cycle par rapport au cycle précédent; quand le rythme est parfaitement stable, tous les points sont regroupés au centre du diagramme; l'aspect est, chez cette patiente, très évocateur d'un rythme sinusal stable avec une minime variation des intervalles RR; les cycles classés Vn (bruit) apparaissent sur le graphique en gris clair;
- rythme sinusal stable avec bonne visualisation des ondes P, des complexes QRS et des ondes T;
- la durée totale du tracé est de 1 minute.
Patiente: femme de 85 ans participant à l'étude LBBB-TAVI.
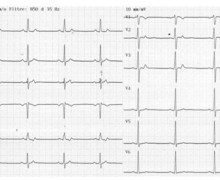
Tracé 2b: tracé périodique dans le cadre du suivi par télémédecine;
- aspect du tachogramme et du graphique de Lorenz compatible avec un rythme sinusal stable;
- rythme sinusal stable avec visualisation intermittente de l'onde P (filtrée sur la plupart des complexes).
Autres articles qui pourraient vous intéresser




Le BioMonitor a été développé pour permettre un enregistrement automatique d'épisodes diagnostiqués fibrillation auriculaire, bradycardie, asystolie, baisse brutale de fréquence ou fréquence ventriculaire élevée. Comme vu sur le tracé précédent, l'enregistrement peut être déclenché par le patient à la suite d'un épisode symptomatique. Le dispositif peut également transmettre périodiquement un tracé électrocardiographique, la fréquence de ces transmissions étant programmable. Par définition, ces tracés périodiques enregistrés au hasard n'ont pas vocation à avoir un intérêt diagnostique et leur analyse est souvent négligée. Ils permettent toutefois de pouvoir vérifier la qualité des tracés même en l'absence d'épisodes enregistrés. La fiabilité et la capacité diagnostique du système dépendent en grande partie de la qualité des tracés et de la possibilité d'identifier correctement les différentes composantes de l'électrocardiogramme (ondes P, complexes QRS, ondes T) sans parasitage par une source extérieure (myopotentiels, interférences externes ...) L’implantation d’un Holter-implantable est habituellement réalisée sous anesthésie locale dans la salle où sont implantés les stimulateurs cardiaques. Après désinfection large de la région thoracique gauche, le dispositif est positionné entre le premier espace intercostal et la quatrième côte. La qualité des futurs tracés enregistrés, la possibilité d’éviter la surdétection de parasites saturant les mémoires et la possibilité de correctement discriminer les différents types d’arythmie dépendent directement de l’optimisation de la procédure d’implantation avec deux éléments à privilégier:
Il est à noter qu'il existe 2 niveaux de filtre différent. Pour la détection des complexes QRS et la classification des cycles, la bande de fréquence utilisée par le dispositif se situe entre 10 et 40 Hz pour éviter la surdétection de signaux à basse (ondes T, ondes P) et haute fréquence (myopotentiels et interférence électromagnétique). Pour faciliter l'interprétation des tracés par le médecin à partir du programmateur, les filtres utilisés sont différents (0.5 à 40 Hz) de façon à permettre la visualisation de signaux à basse fréquence tout en excluant les signaux à haute fréquence (artéfacts ...)
Sur le second tracé, on peut voir que les ondes P ne sont visualisables que sur quelques complexes et qu'elles sont filtrées sur la majorité. Si une pause ventriculaire survient, il sera difficile voire impossible de différencier pause sinusale et bloc auriculo-ventriculaire.
le BioMonitor a été développé pour permettre un enregistrement automatique d'épisodes diagnostiqués fibrillation auriculaire, bradycardie, asystolie, baisse brutale de fréquence ou fréquence ventriculaire élevée. Comme vu sur le tracé précédent, l'enregistrement peut être déclenché par le patient à la suite d'un épisode symptomatique. Le dispositif peut également transmettre périodiquement un tracé électrocardiographique, la fréquence de ces transmissions étant programmable. Par définition, ces tracés périodiques enregistrés au hasard n'ont pas vocation à avoir un intérêt diagnostique et leur analyse est souvent négligée. Ils permettent toutefois de pouvoir vérifier la qualité des tracés même en l'absence d'épisodes enregistrés. La fiabilité et la capacité diagnostique du système dépendent en grande partie de la qualité des tracés et de la possibilité d'identifier correctement les différentes composantes de l'électrocardiogramme (ondes P, complexes QRS, ondes T) sans parasitage par une source extérieure (myopotentiels, interférences externes ...) L’implantation d’un Holter-implantable est habituellement réalisée sous anesthésie locale dans la salle où sont implantés les stimulateurs cardiaques. Après désinfection large de la région thoracique gauche, le dispositif est positionné entre le premier espace intercostal et la quatrième côte. La qualité des futurs tracés enregistrés, la possibilité d’éviter la surdétection de parasites saturant les mémoires et la possibilité de correctement discriminer les différents types d’arythmie dépendent directement de l’optimisation de la procédure d’implantation avec deux éléments à privilégier:
Il est à noter qu'il existe 2 niveaux de filtre différent. Pour la détection des complexes QRS et la classification des cycles, la bande de fréquence utilisée par le dispositif se situe entre 10 et 40 Hz pour éviter la surdétection de signaux à basse (ondes T, ondes P) et haute fréquence (myopotentiels et interférence électromagnétique). Pour faciliter l'interprétation des tracés par le médecin à partir du programmateur, les filtres utilisés sont différents (0.5 à 40 Hz) de façon à permettre la visualisation de signaux à basse fréquence tout en excluant les signaux à haute fréquence (artéfacts ...)
Sur le second tracé, on peut voir que les ondes P ne sont visualisables que sur quelques complexes et qu'elles sont filtrées sur la majorité. Si une pause ventriculaire survient, il sera difficile voire impossible de différencier pause sinusale et bloc auriculo-ventriculaire.